Laparaskopik Parsiyel Nefrektomi Ameliyatı
Laparaskopik Parsiyel Nefrektomi Ameliyatı – Böbrek kanserleri böbreğin idrarı üreten kısmının (parankim) kanserleri ve idrarın toplandığı havuzcuktan (toplayıcı sistem) kaynaklanan kanserler olarak ikiye ayrılabilir. Burada öncelikle parankim kanserlerinden daha sonra da toplayıcı sistem kanserlerinden bahsedilecektir.
Gökhan GÖNÜL’ün Annesine Parsiyel Nefrektomi Ameliyatı yaptık.

Üroloji Uzmanı Op.Dr. Mesut Yeşil beşiktaşlı futbolcu Gökhan Gönül’ün annesine parsiyel nefrektomi ameliyatını gerçekleşti.
Laparoskopik teknikte, zamana karşı gerçekleştirilen bu cerrahide en üst düzeyde cerrahi damar disseksiyonu ve vücut içinde dikiş atma deneyimine sahip olmayı gerektirmektedir.
Laparoskopik Parsiyel Nefrektomi nedir?
Laparoskopi, genel bilinen adıyla kapalı ameliyat, ameliyat edilecek organa ulaşmada kullanılan bir yaklaşım biçimidir. Bunun dışında gerçekleştirilen ameliyatın açık ameliyattan hiçbir farkı yoktur.
Laparoskopik ameliyatta böbreğe büyük bir kesi, yani açık yara ile yaklaşmak yerine, 3-5 adet 0,5 ve 1 cm. lik mini kesilerden (deliklerden) ulaşılır. Bu deliklerden birinden içerideki görüntüyü sağlayan kamera, diğerlerinden ameliyatı gerçekleştirmekte kullanılan çeşitli cerrahi aletler ameliyat sahasına iletilir.
İşlem esnasında, karın içinde cerraha çalışma alanı yaratabilmek için, karın içi gazla doldurulur.
Böbreğinizin hastalıklı kısmı uygun yöntemle kesilerek çıkartıldıktan sonra bir torbaya konarak vücut dışına alınır. Vücut dışına çıkarma esnasında 1 cm olan kesilerden bir tanesi birkaç cm. büyütülür veya yeni bir kesi yapılır.
Hastalıklı kısım çıkartıldıktan sonra, böbreğin parenkim adı verilen kısmında veya idrar bulunduran kısımlarında oluşan açıklıklar gerekiyorsa dikişlerle kapatılır. Bu sırada idrar veya kan sızıntısı olasılıklarını azaltmak için gerekli bazı maddeler de kullanılabilir. İşlem sonunda kanama kontrolü yapılır, karın içindeki gaz çıkartılır ve ameliyat bölgesine bir dren yerleştirilebilir.
Laparoskopik Parsiyel Nefrektominin avantajı nedir?
Ameliyat olarak tamamen sağlığınıza kavuşmanız olanak dahilindedir. Laparoskopik parsiyel nefrektominin açık parsiyel nefrektomiye göre bazı avantajları vardır.
Büyük bir yara yerine birkaç mini kesi olması ameliyat sonrası ağrıyı azaltır, iyileşme dönemini ve günlük hayata dönüşü hızlandırır.
Laparoskopik ameliyatlarda genel olarak kan kaybı daha azdır, bu nedenle ameliyatta kan veya kan ürünü alma gereksinimi ve ameliyat sonrası halsizlik daha azdır.
Laparoskopik Parsiyel Nefrektomiye alternatif tedaviler nelerdir?
Laparoskopi yerine aynı ameliyat açık yöntemle gerçekleştirilebilir. Ayrıca bazı özel durumlarda ve küçük tümörlerde, böbrekteki tümör hücreleri yüksek ısı (radyofrekans) veya düşük ısı (kriyoterapi) kullanılarak öldürülebilir. Bu konuda detaylı bilgiyi hekiminizden alabilirsiniz.
Ameliyat olunmazsa ne olur?
Laparaskopik Parsiyel Nefrektomi Ameliyatı olunmadığı takdirde tümör büyüyebilir, çevre organlara veya uzak organlara yayılım gösterebilir, tam sağaltım sağlamak mümkün olmayabilir.
Laparaskopik Parsiyel Nefrektomi Ameliyatı genel anestezi verilerek uygulanacağı için “Anestezi Öncesi Hasta Bilgilendirme Formu ve Anestezi Uygulanacak Hasta Onam Formu” ile size bilgi verilip onayınız alınacaktır. İşleme ait olası riskler:
Ameliyat sonrası omuz ağrısı, veya karında şişkinlik ve ağrı olabilir.
Bir kısmı çıkarılan böbreklerin fonksiyonları bozulabilir ve geriye kalan böbrek dokusunun işlevinin yetersiz kalması durumunda ameliyat sonrası kısa ya da uzun süreli diyaliz (suni böbrek) gereksinimi olabilir. Ameliyat sırasında veya sonrasında büyük böbrek damarlarından, karın arka duvarındaki ana damarlardan, çevre organ veya damarlarından kanama olabilir. Bu durumda kan verilmesi ya da tekrar ameliyat yapılması gerekebilir. Karına giriş yerlerinde cilt altı veya adale damarlarında kanama olursa, karın cildinde morluklar oluşabilir.
Ameliyat sahasına yakın akciğer dokusunda küçük bir bölgede sönme/çökme meydana gelebilir ve bu zatürre gelişmesi için uygun zemin oluşturabilir. Bu durumda fizyoterapi ve antibiyotik kullanımı gerekli olabilir. Böbreğin bir kısmı çıkartıldıktan sonra böbreğin geriye kalan kısmından idrar sızabilir. Bu durumda idrar yollarına kateter konulması (çift J kateter) veya tekrar ameliyat yapılması gerekebilir.
Ameliyat sonrasında karında abse gelişebilir. Abse cerrahi, ultrason eşliğinde yerleştirilecek tüp (perkütan drenaj) ve antibiyotik kullanılarak tedavi edilebilir.
Ameliyat sırasında ve sonrasında atılan idrar miktarını belirlemek amacıyla üretral kateter (idrar sondası) takılabilir.
Ameliyat sonrasında idrar renginin kanama açısından takibi veya özellikle erkek hastalarda yaşanacak idrar atılması zorlukları nedeniyle üretral kateter takılması (idrar sondası) gerekebilir.
Ameliyat sırasında bağırsak yaralanması olabilir. Yaralanma ameliyat sırasında belirlenirse hemen laparoskopik olarak veya açık ameliyata geçmek yoluyla tedavi edilebilir. Ameliyat sırasında belirlenemeyen bağırsak yaralanmaları için tekrar cerrahi gerekebilir ve bu durumda genellikle açık ameliyat tercih edilir. Her iki durumda da hastalara nazogastrik tüp (burun-mide sondası) takılabilir.
Ameliyat sonrası bağırsak hareketleri yavaşlayabilir veya durabilir. Bu nedenle bağırsakta sıvı birikmesi ve kusma gelişirse ileri tedavi gerekebilir.
Karın içerisindeki ameliyat bölgesinde yapışıklıklar meydana gelebilir ve bu durum bağırsak tıkanıklıklarına sebep olabilir. Yapışıklıklara bağlı kısa veya uzun dönemde sorunlar gelişebilir ve bunlar ileride cerrahi tedavi gerektirebilir.
Bazı kişilerde ameliyat yerlerinde yaranın iyileşmesi anormal olabilir, yarada kalınlaşma, kızarıklık ve ağrı görülebilir.
Giriş yerlerindeki kesilerde enfeksiyon veya buralardan fıtık gelişmesi olabilir.
Bacaktaki venlerden (toplar damarlar) birinde ağrının ve şişliğin eşlik ettiği pıhtıya bağlı tıkanma (derin ven trombozu) gelişebilir. Oluşan pıhtıdan kopan bir parça akciğerlere giderek (pulmoner emboli) nefes darlığına neden olabilir. Bu olay ciddi sonuçlar doğurabilir, ölüme sebebiyet verebilir.
Parsiyel nefrektomide, yalnızca böbrekteki tümörün veya hasta alanın çıkartılması hedeflenmiştir ancak, ameliyatta cerrahi sınırda tümör saptanırsa veya hastalığın ameliyat öncesinde düşünülenden daha yaygın olduğu belirlenirse ya da oluşabilecek kanama sonucunda böbreğin tamamının alınması gerekebilir.
Ameliyat kanser için gerçekleştiriliyorsa, ileride kanser ameliyat bölgesinde veya vücudun başka bir bölgesinde nüks edebilir.
Ameliyat laparoskopik yöntemle arzu edilen şekilde ve/veya güvenle gerçekleştirilemiyorsa, ameliyatı gerçekleştiren cerrah el yardımlı laparoskopiye veya açık ameliyata geçmeyi tercih edebilir
- Published in Böbrek kanseri
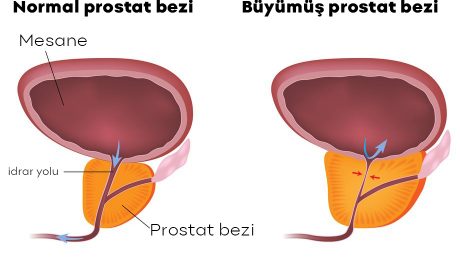
İyi Huylu Prostat Büyümesi (BPH)
İyi Huylu Prostat Büyümesi (BPH) Nedir?
İyi huylu prostat büyümesi veya daha sık kullanılan kısaltmasıyla BPH; idrar kanalı (üretra) çevresindeki prostat bezinin büyüyerek mesane (idrar torbası) çıkışını tıkaması ve idrar akımına engel olmasıdır.
İyi huylu prostat büyümesi (benign prostat hiperplazisi) insanlarda mesane ile üretra denen idrar kanalının üst kısmında yerleşmiş olan prostat bezinin büyümesine iyi huylu prostat büyümesi (BPH) denilmektedir.
İyi huylu prostat büyümesi genellikle hastaların yaşam kalitesini olumsuz yönde etkileyen, ancak hayatı tehdit etmeyen bir hastalıktır.
Sık görülen bir durum olan iyi huylu prostat büyümesi (BPH) yaşlanmayla birlikte erkeklerde oluşan hormonal değişikliklerle ilişkilidir. İyi huylu prostat büyümesi (BPH) , idrara çıkma düzenini ve biçimini etkileyebilir, yaşam kalitesi üzerinde olumsuz bir etki yapmasının yanında alt idrar yolu problemlerine yol açabilir.
İyi Huylu Prostat Büyümesi (BPH) Belirtileri Nelerdir?

BPH; mesane çıkışında idrar yoluna baskı yapmasına ve bu nedenle de mesaneden idrarın çıkışının zorlaşmasına sebep olabilir. BPH çeşitli belirtilerle kendini gösterir:
Depolamadaki belirtiler:
- Normalden daha sık idrar yapma ihtiyacı
- Ani idrar yapma ihtiyacı ve bu ihtiyacın ertelenememesi
- İstemsiz idrar kaçırma
- Gece idrar yapma için uyanma
İşemedeki belirtiler:
- Zayıf akımlı idrar yapma
- Çatallı ve dağınık idrar akımı
- Kesik kesik idrar yapma
- Ikınarak idrar yapma
- İdrar yapmaya başlamadan önce bekleme
- İdrar yapmanın çok uzun sürmesi
İşeme sonrasındaki belirtiler:
- Mesanenin (idrar torbası) tam boşalmadığı hissi
- İşeme sonrası iç çamaşırına istemsiz idrar kaçırma
İyi Huylu Prostat Büyümesi(BPH) Nedenleri
Prostat büyümesinin kesin nedeni bilinmemekle beraber en iyi bilinen sebep yaşlanmadır. Prostat büyümesinde genetik faktörlerin de etkili olduğu gösterilmiş, ailesinde prostat büyümesi öyküsü olanlarda daha sıklıkla görüldüğü ispatlanmıştır
Ayrıca bazı çevresel faktörler ve beslenme ile ilişkisi üzerinde çalışmalar yapılsa da tatmin edici net sonuçlar alınamamıştır.
Özellikle son yıllarda obezite ile prostat büyümesi arasındaki ilişkiyi göstermeye yönelik çalışmalar yapılmaktadır. Buna göre artmış vücut ağırlığı, vücut kitle indeksi ve göbek çevresi ile prostat boyutundaki artışın ilişkili olduğu gösterilmiştir.
Kırmızı et, yağ, karbonhidrat, kümes hayvanları ile beslenme prostat büyümesi riskini artırırken sebzeler, çoklu doymamış yağ asitleri, linoleik asit, D vitamini ve düzenli egzersiz prostat büyümesi riskini azaltmaktadır.
İyi Huylu Prostat Büyümesi(BPH) Tedavi Yöntemleri
Tedavi yöntemlerinden fayda göremeyenler için ameliyat gerekmektedir. Eskiden açık prostat ameliyatı en sık yapılan ameliyat tekniği iken günümüzde bu ameliyat tekniği giderek daha az yapılmakta ancak mesanesinde çok sayıda taş ve prostat büyüklüğü 80 ml’nin üzerinde olan hastalarda açık prostat ameliyatı yapılması önerilmektedir.
Günümüzde daha çok kapalı prostat ameliyatı olarak bilinen TUR-P ameliyatı altın standart tedavi olarak yapılmaktadır. Çeşitli lazer teknolojileriyle yapılan prostat ameliyatları olmasına rağmen günümüzde bu ameliyat yöntemleri halen standart bir tedavi haline gelmemiştir.
İyi Huylu Prostat Büyümesi Tedavi edilmediği takdirde;
Erken teşhis ve tedavinin önemli olduğu iyi huylu prostat büyümesinde geç kalındığında böbrek yetmezliği, mesane taşları, tekrarlayan idrar yolu enfeksiyonları, hatta mesane taşlarına bağlı olarak mesanede oluşabilecek kronik irritasyonlara bağlı mesane kanserleri gelişebilmektedir. Hastalar, cerrahi müdahale sonrasında uzman hekim tarafından dikkatli şekilde takip edilmeli ve bol su içmeleri konusunda da uyarılmalıdırlar.
- Published in Prostat kanseri, Üroonkoloji
Testis Kanseri Nedir? Belirtileri ve Tedavi Yöntemleri Nelerdir?
Testis kanseri nedir?
Testis kanseri penis altında, deriden oluşan gevşek bir torba olan skrotumun içinde bulunan testislerde meydana gelir. Bu testisler erkek cinsel hormonlarını ve üreme için spermi üretir.
Bu tip kanserler, kanser testislerin dışına yayıldığında dahi yüksek oranda tedavi edilebilirdir. Testis kanserinin türüne ve evresine bağlı olarak birkaç tedaviden birini veya birleşimini görebilirsiniz.
Testis kanseri bulgu ve belirtileri nelerdir?
- Her iki testiste bir kitle veya şişlik
- Skrotumda (testis torbası) bir ağırlık hissi
- Karında veya kasıkta hafif bir ağrı
- Skrotumda ani sıvı toplanması
- Bir testiste veya skrotumda ağrı veya rahatsızlık
- Memelerin şişmesi veya hassasiyeti
- Sırt ağrısı.
Kanser genellikle sadece bir testisi etkiler.
Ne zaman doktora görünmeli?
Testislerinizde veya kasık bölgesinde ağrı, şişme veya kitleler tespit ettiğiniz takdirde, özellikle bu bulgu ve belirtileri iki haftadan uzun sürerse doktorunuza görünün.
Testis kanseri nedenleri nelerdir?
Birçok vakada, testislerde tümör oluşma sebebi net değildir.
Doktorlar, bir testisin içindeki sağlıklı hücreler değişime uğramaya başladığında testis kanseri oluştuğunu bilirler. Sağlıklı hücreler, vücudun normal işlevini sürdürmesi için belirli bir düzen içerisinde büyüyüp bölünürler. Ancak bazen bazı hücrelerde büyümenin kontrolden çıkmasına neden olan anormallikler gelişir. Bu kanser hücreleri yeni hücrelere ihtiyaç olmadığında da bölünmeye devam eder. Biriken anormal hücreler testiste bir kitle oluştururlar.
Neredeyse tüm testis kanserleri testislerde olgunlaşmamış sperm üreten germ hücrelerinde başlar. Germ hücrelerinin anormalleşmesine ve kansere dönüşmesine neyin neden olduğu bilinmemektedir.
Testis kanseri risk faktörleri nelerdir?
- İnmemiş testis (kriptorşidizm). Testisler cenin halindeki gelişme sırasında karın bölgesinde oluşur ve genellikle doğumdan önce skrotuma inerler. İnmemiş bir testisi olan erkekler testisi normal olarak inen erkeklere kıyasla daha yüksek testis kanseri riski altındadır. Testis cerrahi olarak skrotuma yerleştirilmiş olsa da risk yüksektir.
Yine de testis kanseri olan erkeklerin çoğunluğunda inmemiş testis geçmişi yoktur.
- Anormal testis gelişimi. Klinefelter sendromu gibi testislerin anormal gelişimine sebep olan koşullar testis kanseri riskinizi artırabilir
- Aile geçmişi. Eğer aile üyeleri testis kanserine yakalanmışlarsa, daha yüksek risk altındasınız demektir.
- Yaş. Özellikle 15 ila 35 yaş arasındakiler olmak üzere ergenleri ve genç erkekleri etkilemektedir. Bununla birlikte herhangi bir yaşta ortaya çıkabilir.
- Beyaz ırk mensuplarında siyahilere oranla daha yaygındır.
Testis kanseri önlemek için neler yapılabilir?
Testis kanserini önleyecek bir yöntem henüz bulunamamıştır.
Bazı doktorlar, testis kanserini en erken aşamada tespit etmek için düzenli olarak kendi kendine elle testis muayenesi yapmayı önermektedir. Ancak bütün doktorlar bu konuda aynı fikirde değildir. Sizin için uygun olup olmadığından emin değilseniz kendi kendine elle testis muayenesini doktorunuzla konuşun.
Testis kanseri tanısı nasıl yapılır?
Bazı durumlarda, erkekler istemsiz bir şekilde ya da elle muayene yaparken erkekler testis bulunan tümörü kendileri keşfederler. Diğer durumlarda, doktorunuz bir rutin fiziki muayene esnasında bir kitle tespit edebilir.
Bir kitlenin kanser olup olmadığını belirlemek için, doktorunuz aşağıdakileri önerebilir:
- Testis ultrason testi, ses dalgalarını kullanarak skrotum ve testislerin bir görüntüsünü oluşturur. Ultrason sırasında sırt üstü yatar ve bacaklarınızı açarsınız. Daha sonra doktorunuz skrotumunuza berrak bir jel uygular. Ultrason görüntüsünü elde etmek için elle tutulan bir prob skrotumunuzun üzerinde hareket ettirilir.
Ultrason testi, kitlelerin katı veya sıvı dolu olup olmadığı gibi bilgiler vererek doktorunuzun testis kitlelerinin doğasını belirlemesine yardımcı olabilir. Ultrason doktorunuza kitlelerin testisin içinde mi yoksa dışında mı olduğunu da gösterir.
- Kan testleri. Doktorunuz kanınızdaki tümör belirteçlerinin seviyelerini belirlemek için testler isteyebilir. Tümör belirteçleri, kanda normal şartlar altında bulunan maddelerdir, ancak testis kanseri de dâhil olmak üzere bazı durumlarda bu maddelerin seviyeleri yükselebilir. Kanınızdaki yüksek tümör belirteci bulunması kanser olduğunuz anlamına gelmez, ancak teşhisinizi belirlemede doktorunuza yardımcı olabilir.
- Testisin alınması ameliyatı (radikal inguinal orşiektomi) Testisinizdeki kitlenin kanserli olabileceği belirlenirse, testisin alınması için cerrahi müdahale tavsiye edilebilir. Alınan testisiniz, yumrunun kanserli olup olmadığı ve eğer öyleyse hangi kanser türü olduğunu belirlemek için analiz edilecektir.
Testis kanseri türleri nelerdir?
Çıkarılan testisiniz kanser türünü belirlemek için incelenecektir. Testis kanserinizin türü, tedavinizi ve prognozunuzu belirler. Genel olarak iki tip testis kanseri vardır:
- Seminom tümörleri tüm yaş gruplarında ortaya çıkar, ancak yaşlı bir erkekte testis kanser gelişirse bunun seminom olma olasılığı daha yüksektir. Seminomlar genelde seminom olmayanlar kadar agresif değildir.
- Seminom dışı (non-seminom). Seminom dışı tümörler daha erken yaşlarda gelişir ve hızlıca büyüme ve yayılma eğilimindedirler. Koryokarsinom, embriyonal karsinom, teratom ve yolk sak tümörü de dâhil olmak üzere birçok farklı seminom dışı tümör mevcuttur.
Testis kanseri evreleri nelerdir?
Doktorunuz kanseri teşhis ettikten sonra, bir sonraki adım kanserinizin evresini belirlemektir. Kanserin testislerinizin dışına yayılıp yayılmadığını belirlemek için aşağıdaki testlere tabi tutulursunuz:
- Bilgisayarlı Tomografi (BT) Taraması. BT taramaları, karın, göğüs ve pelvisin bir dizi röntgen görüntüsünü alır. Doktorunuz, kanserin yayılıp yayılmadığı ile ilgili bulgular aramak için BT taramalarını kullanır.
- Kan testleri. Testis alındıktan sonra yüksek seviyede tümör belirteçleri aramak için yapılan kan testleri, doktorunuzun vücudunuzda kalan kanserin olup olmadığını anlamasına yardımcı olabilir.
Bu testlerden sonra evreye karar verilir. Evreleme sizin için en uygun tedavilerin belirlenmesine yardımcı olur.
Testis kanserinin evreleri şunlardır:
- Evre I. Kanser testislerde sınırlıdır.
- Evre II. Kanser karındaki lenf düğümlerine yayılmıştır.
- Evre III. Kanser hücreleri vücudun diğer bölgelerine yayılmıştır. Bu tip kanserler en sık olarak akciğerlere ve karaciğere yayılır.
Testis kanseri tedavi yöntemleri nelerdir?
Tedavi seçenekleriniz, kanserinizin türü ve evresi, genel sağlık durumunuz ve tercihleriniz gibi birkaç faktöre bağlıdır.
Cerrahi Müdahale
- Testisin alınması ameliyatı. (radikal inguinal orşiektomi) hemen hemen bütün tür ve evre testis kanserleri için primer tedavidir. Cerrahınız testisinizi almak için kasık bölgenize bir kesi yapar ve tüm testisi bu açıklıktan çıkarır. İsterseniz alınan testisin yerine salin dolu protez testis yerleştirilebilir. Erken evre testis kanseri vakalarında, testisin cerrahi müdahale ile çıkarılması ihtiyaç duyulan tek tedavi olabilir.
- Yakındaki lenf nodlarını çıkarmak için yapılan cerrahi müdahale (retroperitoneal lenf nodu diseksiyonu) karnınızdaki bir kesikten yapılır. Cerrahınız lenf düğümlerini çevreleyen sinirlerin hasar görmesini önlemeye dikkat eder, ancak bazı durumlarda sinirlere zarar vermek kaçınılmaz olabilir. Hasar görmüş sinirler boşalma ile ilgili güçlüğe sebep olabilir, ancak erekte olmanızı engelleyemeyecektir.
Ameliyat testis kanser için tek tedavi ise, doktorunuz takip randevuları için bir program önerecektir. İlk birkaç yılda birkaç ayda bir, ardındansa daha seyrek yapılmak üzere bu randevularda kanserinizin geri dönüp dönmediğine dair işaretleri kontrol etmek için kan tetkikleri, BT taramaları ve diğer işlemler uygulanır.
Radyasyon tedavisi
Radyasyon tedavisi kanser hücrelerini öldürmek için X ışını gibi güçlü enerji demetlerini kullanılır. Radyasyon terapisi esnasında, bir masanın üzerine konumlandırılırsınız ve büyük bir makine enerji ışınlarını vücudunuzdaki belirli noktalara yönelterek etrafınızda hareket eder.
Radyasyon tedavisi, bazen seminom tipi testis kanseri olan kişilerde kullanılan bir tedavi seçeneğidir. Radyasyon tedavisi testisinizin alındığı ameliyattan sonra önerilebilir.
Yan etkiler karın ve kasık bölgelerinde cilt kızarıklığı ve tahrişin yanı sıra bulantı ve yorgunluk olabilir. Radyasyon tedavisi geçici olarak sperm sayısını da azaltabilir ve bazı erkeklerde fertiliteyi etkileyebilir. Radyasyon tedavisine başlamadan önce spermlerinizi koruma seçenekleri hakkında doktorunuzla konuşun.
Kemoterapi
Kemoterapi, kanser hücrelerini öldürmek için ilaçlı tedavidir. Kemoterapi ilaçları vücut genelinde dolaşarak orijinal tümörün ötesine yayılmış olan kanser hücrelerini öldürürler.
Kemoterapi gördüğünüz tek tedavi olabilir veya lenf nodu çıkarma ameliyatından önce ya da sonra tavsiye edilebilir.
Kemoterapinin yan etkileri kullanılan ilaçlara bağlıdır. Ne beklemeniz gerektiğini doktorunuza sorun. Sık görülen yan etkiler içerisinde yorgunluk, bulantı, saç dökülmesi ve enfeksiyon riskinde artış yer alır. Kemoterapinin bazı yan etkilerini azaltan ilaçlar ve tedaviler mevcuttur.
Kemoterapi bazı erkeklerde bazı durumlarda kalıcı olabilen kısırlığa da neden olabilmektedir. Kemoterapiye başlamadan önce sperminizi koruma seçenekleri hakkında doktorunuzla konuşun.
Testis kanseri tedavisi nasıl yapılır?
Testis kanseri tüm organ tümörleri içerisinde tedaviye en iyi yanıt veren tümördür. Tedavide cerrahi, radyoterapi ve kemoterapi tek başına veya kombine olarak uygulanır. Fakat tedavinin ilk basamağı cerrahi olarak etkilenen testisin çıkarılmasıdır. Bu işlemi genelde ek tedaviler olan; radyoterapi, kemoterapi izler.
- Published in Testis kanseri, Üroonkoloji
Mesane Kanseri Nedir? Belirtileri ve Tedavi Yöntemleri Nelerdir?
Mesane kanseri nedir?
Mesane kanseri, vücuttaki idrarı depolamakla görevli idrar kesesi olarakta adlandırılan mesane içerisindeki hücrelerin anormal şekilde büyümesiyle oluşur. Mesane içerisindeki hücreler, olması gerektiği gibi büyüyüp bölünmektense kontrolsüz şekilde büyümelerine ve ölmemelerine sebep olan mutasyonlara uğrarlar. Bu anormal hücreler mesanede tümör oluşmasına sebep olabilir. Bu tümörler iyi huylu mesane tümörü olabileceği gibi kanserli hücreler içeren kötü huylu mesane tümörleride olabilir.
Mesane kanseri her yıl dünyada yüzbinlerce yetişkini etkileyen en yaygın kanserlerden biridir. Mesane kanseri erkeklerde kadınlarda olduğundan daha sık görülür ve her yaşta olabileceği gibi genellikle yaşlı erişkinleri etkiler.
Mesane kanseri, mesanenizin – alt karın bölgesinde bulunup idrarı depolayan içi boş kaslı organ-iç kısmını döşeyen hücrelerde (ürotelyal hücreler) başlar. En yaygın olarak mesanede görülmesine rağmen, aynı kanser türü idrar yolu boşaltım sisteminin diğer bölümlerinde de ortaya çıkabilir.
Tanısı konulan her 10 mesane kanserinin yaklaşık yedisi, mesane kanserinin yüksek oranda tedavi edilebilir olduğu erken evrede ortaya çıkmaktadır. Bununla birlikte, erken evre mesane kanseri dahi mesanede nüksedebilir Bu sebeple, mesane kanseri olan insanlar sıklıkla, nükseden ya da daha üst bir aşamaya ilerleyen mesane kanseri olasılığına karşı tedaviden sonra yıllarca takip testlerine ihtiyaç duyarlar.
Mesane Kanseri Belirtileri Nelerdir?

Mesane kanseri en sık, idrarda ağrısız kanama ile kendini gösteriyor. Ancak bu kanama gözle görülmeyecek kadar küçük yani mikroskopik düzeyde olabiliyor. Bazen başka nedenlerle yapılan idrar tahlilinde de saptanması mümkün.
Daha nadir olarak idrar yaparken yanma gibi tanı konulamayan yakınmalar da mesane kanserine bağlı olabiliyor. Ancak, kanama ve idrar yaparken yanma gibi şikayetler her zaman mesane kanseri belirtisi olmayabilir; enfeksiyon veya adet gibi nedenlerle de ortaya çıkabilecek bu şikayetlerde tanı konulabilmesi için sağlık kuruluşlarına başvurabilirsiniz.
Mesane kanserinin diğer semptomları ise şunlardır:
- İdrar yaparken yanma, ağrı
- Yavaş, zayıf veya kesintili akış da dahil olmak üzere idrara çıkma zorluğu
- İdrar miktarında azalma
- Sık idrara çıkma
- Kilo kaybı veya zayıflık
- Mesane veya bağırsak kontrolü kaybı
- İleri vakalarda kalçalarda, sırtta, kaburgalarda veya üst baldırlarda ağrı veya sertlik
Yukarıdaki belirtilerden herhangi biriyle karşılaşırsanız doktorunuza başvurun.
Mesane kanseri nedenleri nelerdir?
Mesane kanserinin sebepleri aşağıdakileri içerir:
- Sigara ve diğer tütün ürünleri kullanımı
- Kimyasallara maruz kalmak, özellikle kimyasallara maruz kalmayı gerektiren bir işte çalışmak
- Geçmişte radyasyona maruz kalmış olmak
- Mesane iç duvarının kronik tahrişi
- Parazit enfeksiyonları, özellikle ABD dışındaki belirli alanlardan gelen veya bu ülkelere seyahat eden kişilerde
Mesane kanserine neyin sebep olduğu her zaman açık değildir ve mesane kanseri olan bazı kişilerin hiçbir belirgin risk faktörü bulunmamaktadır.
Mesane kanseri türleri nelerdir?
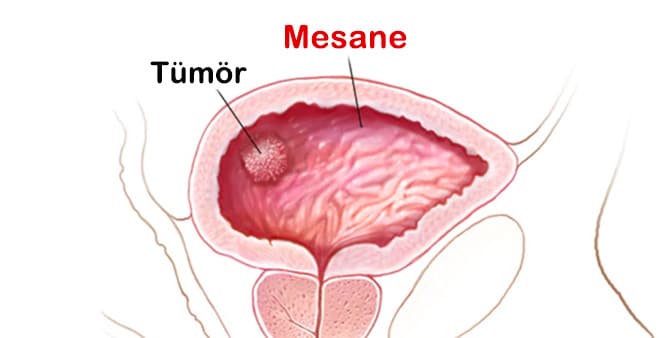
Mesanenizdeki çeşitli hücre türleri kanserleşebilir. Kanserin ortaya çıktığı mesane hücresi, mesane kanserinin türünü belirler. Mesane kanserinizin türü de sizin için hangi tedavinin en iyi sonucu vereceğini belirler.
Mesane kanseri türleri aşağıdakileri içerir:
- Ürotelyal karsinom. Ürotelyal karsinom, ya da önceki adıyla transizyonel hücreli karsinom, mesanenin içini döşeyen hücrelerde meydana gelir. Ürotelyal hücreler mesaneniz dolu olduğunda genişleyip, mesaneniz boş olduğunda kasılırlar. Bu hücreler üreterlerin ve üretranın iç yüzeyini döşerler ve tümörler bu bölgelerde de oluşabilmektedir. Ürotelyal karsinom Amerika Birleşik Devletleri’nde en çok karşılaşılan mesane kanseri türüdür.
- Skuamöz hücreli karsinom. Skuamöz hücreli karsinoma, mesanenin kronik irritasyonu (örneğin, bir enfeksiyon veya bir idrar kateterinin uzun süreli kullanımı nedeniyle) ile ilişkilendirilmektedir. Skuamöz hücreli mesane kanseri Amerika Birleşik Devletleri’nde nadir görülür. Dünyada, belirli bir parazit enfeksiyonunun (şistozomiyaz) mesane enfeksiyonunun yaygın nedenlerinden olduğu bazı bölgelerde daha sık görülür.
- Adenokarsinom mesanenin mukus salgılayan bezlerini oluşturan hücrelerde başlar. Mesanenin adenokarsinomu Amerika Birleşik Devletleri’nde nadir görülür.
Bazı mesane kanserleri birden fazla hücre türü içermektedir.
- Published in Mesane kanseri, Üroonkoloji
Böbrek Kanseri Tanı ve Tedavisi
Böbrek kanseri nedir?
Böbrek kanseri , her biri yaklaşık yumruk büyüklüğünde ve fasulye şeklinde olan böbreklerde başlar. Böbrekler omurganızın iki tarafında birer tane olacak şekilde, karın içi organlarınızın arkasında yer alırlar.
Erişkinlerde en yaygın böbrek kanseri türü, kanseröz tümörlerin yüzde 90’ını oluşturan renal hücreli karsinomdur. Böbrek kanserinin daha az görülen diğer türleri de gelişebilir. Küçük çocuklarda görülmesi en muhtemel böbrek kanseri türü, Wilms tümörüdür.
Böbrek kanserinin görülme sıklığı (insidansı) artıyor gözükmektedir. Bunun bir sebebi, bilgisayarlı tomografi (BT) gibi görüntüleme testlerinin daha sık kullanılabildiği gerçeği olabilir. Bu testler, daha fazla böbrek kanseri vakalarının kazara keşfedilmesine yol açabilir. Birçok olguda, böbrek kanseri, tümörlerin küçük olduğu ve böbreklerde sınırlı kaldığı erken evrede tespit edilir ve böylece tedavi edilmeleri daha kolay olur.
Böbrek kanseri belirtileri nelerdir?
Böbrek kanseri nadiren erken evrelerde belirti veya bulguya neden olur. Günümüzde de belirtilerin olmaması durumunda böbrek kanseri taraması için kullanılan rutin testler bulunmamaktadır. İlerleyen evrelerde böbrek kanserinin belirti ve bulguları aşağıdakileri içerebilir:
- İdrarda kan bulunması sonucu idrarın pembe, kırmızı ya da kola renginde görünmesi
- Geçmeyen sırt ya da yan ağrıları
- İştah kaybı
- Açıklanamayan kilo kaybı
- Yorgunluk
- Başlayıp kendiliğinden geçen ateş (aralıklı)
Ne zaman doktora görünmelisiniz?
Sizi kaygılandıran herhangi bir ısrarcı bulgu veya belirtiniz bulunuyorsa doktorunuzdan randevu alın.
Böbrek kanseri sebepleri nelerdir?
Birkaç risk faktörü bulunmasına rağmen, böbrek kanserinin en sık görülen türü olan renal hücreli kansere neden olan etmen bilinmemektedir.
Doktorlar, böbrek kanserinin, bazı kanser hücrelerinin DNA’larında mutasyon geliştiğinde başladığını bilmektedir. Bu mutasyonlar, hücrelerin hızla büyümesine ve çoğalmasına neden olurlar. Çoğalan anormal hücreler, böbreğin dışına uzanabilen bir tümör oluştururlar. Bazı hücreler kitleden ayrılıp vücudun uzak alanlarına yayılabilirler (metastaz yaparlar).
Böbrek kanseri risk faktörleri nelerdir?
Böbrek kanseri riskini artıran faktörler arasında aşağıdakiler sayılabilir:
- İleri yaş. Yaşınız ilerledikçe böbrek kanserine yakalanma riskiniz artar.
- Sigara içenlerin böbrek kanserine yakalanma riski sigara içmeyenlere göre daha fazladır. Bu risk, sigarayı bırakınca azalır.
- Obez bireylerin böbrek kanserine yakalanma riski ortalama kiloda olduğu kabul edilen bireylere göre daha fazladır.
- Yüksek tansiyon (hipertansiyon) Yüksek kan basıncı böbrek kanserine yakalanma riskini artırır.
- Böbrek yetmezliği tedavisi. Kronik böbrek yetmezliği için uzun süreli diyaliz alan bireylerin böbrek kanserine yakalanma riski daha fazladır.
- Bazı genetik sendromlar. Von Hippel-Lindau hastalığı, Birt-Hogg Dube sendromu, tuberöz skleroz kompleksi, kalıtsal papiller böbrek hücreli kanser ya da ailesel renal kanser gibi belirli kalıtımsal sendromlarla doğan bireylerin böbrek kanserine yakalanma riski daha fazla olabilir.
- Ailede böbrek kanseri öyküsü. Kalıtımsal sendromların olmaması halinde bile, ailede güçlü bir böbrek kanseri geçmişi olan bireylerin böbrek kanserine yakalanma riski daha fazladır.
- İş yerinde bazı maddelere maruz kalmak. Bunlara kadmiyum ya da bazı herbisitlere maruz kalmak örnek verilebilir.
Böbrek kanserinden korunmak için ne yapılabilir?
Sağlığınızı iyileştirmek için atılacak adımlar böbrek kanserine yakalanma riskini azaltmaya yardımcı olabilir. Bu riski azaltmak için aşağıdakileri yapmayı deneyin:
- Sigarayı bırakın. Sigara içiyorsanız bırakın. Destek programları, ilaçlar ve nikotin replasman ürünleri dâhil olmak üzere, sigarayı bırakmak için birçok seçenek bulunmaktadır. Doktorunuza sigarayı bırakmak istediğinizi söyleyin ve seçenekleri beraber tartışın.
- Sağlıklı vücut ağırlığını koruyun. Sağlıklı vücut ağırlığını korumaya çalışın. Fazla kilolu ya da obez iseniz, günlük aldığınız kalori miktarını azaltın ve haftanın çoğu günü fiziksel olarak aktif olmaya çalışın. Doktorunuza kilo vermenize yardım edecek diğer sağlıklı stratejileri sorun.
- Yüksek kan basıncını kontrol edin. Sonraki muayenenizde doktorunuzdan kan basıncınızı kontrol etmesini isteyin. Kan basıncınız yüksek ise, değerleri düşürmek için seçeneklerinizi doktorunuza danışın. Spor, kilo vermek ve beslenme alışkanlıklarınızı değiştirmek gibi yaşam tarzı değişiklikleri yararlı olabilir. Bazı bireylerin kan basıncını düşürmek için ilave ilaç kullanması gerekebilir. Seçeneklerinizi doktorunuzla görüşün.
Böbrek kanseri tanısı nasıl yapılır?
Böbrek kanserinin tanısını koymakta kullanılan testler ve işlemler aşağıdakileri içerebilir:
- Kan ve idrar tetkikleri. Kan ve idrar tetkikleri doktorunuza, belirti ve semptomlara neyin sebep olduğunu anlama konusunda ipucu verebilir.
- Görüntüleme tetkikleri. Görüntüleme testleri, doktorunuzun böbrek tümörü ve anormallikleri görebilmesini sağlar. Görüntüleme tetkikleri arasında ultrason, bilgisayarlı tomografi (BT) taraması ya da manyetik rezonans görüntüleme (MRG) sayılabilir.
- Böbrek dokusundan bir örnek alınması (biyopsi). Doktorunuz, nadir durumlarda, böbreğinizin şüpheli bir alanından küçük hücre örnekleri alınması (biyopsi) işlemini önerebilir. Bu örnek, kanseri belirtileri aranmak üzere bir laboratuarda incelenir.
Böbrek kanserinin evreleri nelerdir?
Doktorunuz böbrek kanseri olabilecek bir böbrek lezyonunu belirlediğinde bir sonraki adım kanserin yayılımını (evresini) belirlemektir. Böbrek kanserini evrelemek için yapılan tetkikler arasında ilave BT taramaları ya da doktorunuzun uygun göreceği diğer görüntüleme testleri yer alabilir.
Sonrasında, doktorunuz kanserinize evre adı verilen bir sayı atar. Böbrek kanseri evreleri aşağıdaki gibidir:
- Evre I. Bu evrede tümör çapı 2 ¾ inç (7 cm) boyutuna kadar çıkabilir. Tümör böbrek içinde sınırlı kalır.
- Evre II. Evre II böbrek tümörü Evre I tümörden daha büyük olmakla beraber yine böbrek içinde sınırlı kalır.
- Evre III. Bu evrede, tümör, böbrek dışındaki çevre dokulara uzanım gösterir ve yakındaki lenf nodlarına da yayılmış olabilir.
- Evre IV. Kanser böbrek dışına, çok sayıda lenf noduna ya da, kemikler, karaciğer ya da akciğerler gibi vücudun uzak alanlarına yayılır.
Böbrek kanseri tedavisi nasıl yapılır?
Siz ve tedavi ekibiniz böbrek kanserinin tedavi seçeneklerini birlikte tartışabilirsiniz. Sizin için en iyi yaklaşım, genel sağlık durumunuz, böbrek kanserinin türü, kanserin yayılıp yayılmaması ve tedavi tercihleriniz dâhil olmak üzere, bir dizi faktöre bağlıdır.
Böbrek kanseri ameliyat
Çoğu böbrek kanseri için ana tedavi yöntemi, tümörü çıkarmak ve böbreğin doğal fonksiyonlarını korumak için yapılan ameliyatlardır. Böbrek kanseri tedavisinde kullanılan cerrahi işlemler arasında aşağıdakiler sayılabilir:
- Etkilenen böbreğin alınması (Nefrektomi). Radikal nefrektomi bir böbreğin tam olarak çıkarılması, sağlıklı dokunun bir kısmının alınması ya da bazı durumlarda, lenf nodları, böbrek üstü bezleri ya da diğer yapılar gibi, başka yakın dokuların alınmasını kapsayabilir. Cerrah nefrektomiyi batından ya da yandan tek bir kesi yoluyla (açık nefrektomi) ya da karında bir dizi küçük kesi yoluyla (laparoskopik ya da robot yardımlı laparoskopik nefrektomi) gerçekleştirebilir.
- Tümörün böbrekten çıkarılması (Parsiyel nefrektomi). Böbrek koruyan ya da nefron koruyan ameliyat olarak da bilinir. Cerrah, tüm böbreği almak yerine tümörü ve çevresindeki az miktarda sağlıklı dokuyu çıkarır. Bu, açık bir işlem olarak ya da laparoskopik ya da robot yardımıyla yapılabilir. Böbrek koruyan ameliyat küçük böbrek kanserlerinde yaygın kullanılan bir tedavi yöntemidir ve yalnızca bir böbreğinizin olması durumunda bir seçenek olabilir. Mümkün olması halinde, böbrek koruyan ameliyat genelde böbrek fonksiyonlarını korumak ve böbrek hastalığı ve diyaliz ihtiyacı gibi daha sonra oluşabilecek komplikasyon riskini azaltmak için radikal nefrektomiye tercih edilir.
Doktorunuzun tavsiye edeceği ameliyat çeşidi, sizdeki kansere ve evresinin yanı sıra genel sağlık durumunuza bağlıdır. Ameliyat kanama ve enfeksiyon riski taşımaktadır.
Kanserin böbrekte sınırlı kalması halinde ameliyat genellikle ihtiyaç duyulan tek tedavi yöntemidir ve ilaç veya radyoterapi gerekmez. Tek gereken rutin takip muayeneleridir.
Cerrahi olmayan tedaviler
Bazı bireylerde, küçük tümörleri yok etmede ameliyatsız alternatif tedavi seçenekleri bulunmaktadır. Bu seçenekler aşağıdakileri içerir:
- Kanser hücrelerini dondurma tedavisi (Kriyoablasyon). Kriyoablasyon için cildinize içi boş olan özel bir iğne yerleştirilir ve ultrason ya da başka görüntüleme yöntemleri kılavuzluğunda böbrekteki tümöre ulaşılır. İğne içindeki soğuk hava, kanser hücrelerinin soğutulması ya da dondurulması için kullanılır.
- Kanser hücrelerini ısıtma tedavisi (radyofrekans ablasyonu). Radyofrekans ablasyonda, özel bir prob ciltten girilir ve probun yerleşimini yönlendirmek üzere ultrason ya da başka görüntüleme kılavuzluğunda böbrek tümörü içine ilerletilir. İğneden elektrik akımı geçerek kanser hücrelerine müdahale edilir ve kanser hücrelerinin ısıtılması ya da yakılması sağlanır.
Bu işlemlerin bazı hastalar için avantajları bulunmaktadır ve diğer cerrahi işlemlerin uygulanamadığı kişilerde ve böbrek tümörü küçük olan bireylerde potansiyel bir seçenektir.
İlerlemiş ve nükseden böbrek kanserinde tedaviler
Nükseden ve vücudun diğer alanlarına yayılan böbrek kanserlerinin tedavisi mümkün olmayabilir, fakat bunlar tedavi ile kontrol altına alınabilirler. Bu durumlarda, tedavi seçenekleri aşağıdakileri içerebilir:
- Mümkün olan en çok miktarda böbrek tümörünün çıkarılmasını amaçlayan ameliyat. Ameliyatla kanserin tamamen çıkarılması mümkün olmasa da, bazı durumlarda kanserin mümkün olan en çok miktarda çıkarılması yararlı olabilir. Ameliyata, aynı zamanda vücudun diğer bir alanına yayılmış kanseri çıkarmak için başvurulabilir.
- Kanserle savaşmak için bağışıklık sisteminizden yararlanan ilaçlar (biyolojik tedavi). Biyolojik tedavi (immunoterapi) kanserle savaşmak için vücudunuzun bağışıklık sistemini kullanır. Bu kategorideki ilaçlar arasında, vücudunuzda üretilen kimyasal maddelerin yapay hâli olan İnterferon ve Aldesleukin (Proleukin) bulunmaktadır. Nivolumab (Opdivo), bazı durumlarda ileri evre renal hücreli karsinomun tedavisinde kullanılan bir immunoterapidir.
- Hedefe yönelik tedavi. Hedefe yönelik tedaviler, böbrek kanseri hücrelerinde görülen ve çoğalmalarına neden olan belirli anormal sinyalleri engeller. Bu ilaçlar, vücudun başka bölgelerine yayılan böbrek kanserinin tedavisinde umut vaat etmektedir. Hedefe yönelik ilaçlar olan Cabozantinib (CaboMetyx), Axitinib (Inlyta), Bevacizumab (Avastin), Pazopanib (Votrient), Sorafenib (Nexavar) ve Sunitinib (Sutent); kanser hücrelerini besleyen ve yayılmalarına imkan tanıyan kan damarlarının büyümesinde rol oynayan sinyalleri engellerler. Temsirolimus (Torisel) ve Everolimus (Afinitor), kanser hücrelerinin çoğalmasına ve hayatta kalmasına neden olan sinyalleri engelleyen hedefe yönelik ilaçlardır. Araştırmacılar, belirli genlere sahip hastaların, belirli hedefe yönelik tedavilere ne şekilde yanıt vereceği ile ilgili çalışmalar yapmaktadır.
- Radyasyon tedavisi. Radyasyon tedavisi kanser hücrelerini öldürmek için X ışınları gibi çok güçlü enerji demetlerini kullanılır. Radyasyon tedavisi bazen kemik ya da beyin gibi vücudun başka bölgelerine yayılan böbrek kanserini kontrol altına almak ya da belirtilerini hafifletmek amacıyla kullanılır.
- Klinik çalışmalar. Tümör türünüze, kanserin evresine ve prognozunuza bağlı olarak doktorunuz size ilgili klinik araştırma çalışmaları hakkında bilgi verebilir. Bazı klinik çalışmalar, potansiyel olarak kullanılabilecek tedavilerin güvenliğini ve etkililiğini değerlendirir. Diğer klinik çalışmalar, hastalığı engellemek ya da teşhis etmek amacıyla yeni yollar bulmayı amaçlar.
Almayı düşündüğünüz herhangi bir tedavinin yararlarını, risklerini ve muhtemel yan etkilerini doktorunuzla ayrıntılı olarak görüşün.
- Published in Böbrek kanseri, Üroonkoloji
Prostat Kanseri Nedir? Belirtileri ve Tedavi Yöntemleri Nelerdir?
Prostat kanseri, erkeklerde en sık görülen kanser türüdür. Kansere bağlı ölümlerde ise ikinci sırada yer alır.
Prostat kanseri, erkeklerde deri kanserinden sonra en sık görülen kanser türüdür. Sağlıklı bir erkeğin hayat boyu prostat kanserine yakalanma riski %17’dir.
Prostat, erkeklerde bulunan, yaklaşık olarak bir ceviz büyüklüğünde, mesanenin altında yerleşmiş, üreme faaliyetleri için çeşitli salgılar üreten bir salgı organıdır.
Prostat kanseri, prostat dokusunu oluşturan bazı hücrelerin anormal seyir göstererek tümör yapıları oluşturması sonucu meydana gelir. Kanserler, prostatın sadece bir kısmından gelişebileceği gibi birden çok kısmında da gelişebilir.
Genellikle 65 yaş üstünde görülen bu hastalık erken dönemlerinde hiçbir belirti vermeyebilir. Fakat tedavi edilmezse zamanla büyüyerek idrar kanalına baskı yaratabilir. Böyle hastalarda idrar yapmayla ilgili bazı şikayetler meydana gelir.
Tanı ve tedavide geç kalınmış bazı hastalarda kanserli dokular prostat içinde sınırlı kalmayıp etraf dokulara yayılım gösterebilir.
Prostat Tedavisine Altın Standart HOLEP
Son 10 yılda bütün Avrupa ülkeleri ve Amerika´da yaygın olarak kullanılan HOLEP yöntemi prostat tedavisinde yeni altın standart görülmektedir..
HOLEP ameliyatı, hastanın idrar yaptığı kanaldan hiçbir kesi yapmadan girilerek, Holmium Lazerle kapalı olarak yapılır ve büyüyen prostat kapsülünden ayrılarak çıkarıldığı için hastada hiç prostat dokusu kalmaz. HOLEP Yöntemi ile prostat tedavisinde yeni altın standart olarak üroloji kitap ve kılavuzlarında yerini almıştır.
Sık İdrara Çıkma Prostatın Habercisi Olabilir!

Sık tuvalete gitme durumu orta yaş üstü erkeklerde genellikle iyi huylu prostat büyümesine bağlıdır. Mesane ve alt idrar yolu enfeksiyonlarında da sık idrara çıkma görülen bir belirtidir.
Prostat sorunu idrar yapmada ve idrara başlamada zorluk, geceleri sık tuvalete çıkma, uzun süre tuvalette bulunma ve idrarı tamamen boşaltamama gibi şikayetlerle kendini gösterir.
Prostat, idrar torbasının altında, rektumun önünde yerleşmiş ceviz büyüklüğünde bir organdır. Son 6 ayın 3 ayında, diğer alt üriner sistem hastalıkları dışlandıktan sonra, prostat bölgesinde ağrı hikayesi olan hastalara prostat ağrı sendromu tanısı konulur. Sık idrar hissi, idrar yaparken yanma, ve prostat bölgesinde ağrı gibi şikayetlere neden olabilir. Bu hastalığın tedavisinde birçok alternatif bulunmasının yanında HOLEP ameliyatı, hastanın idrar yaptığı kanaldan girilerek yani kapalı olarak yapılır. Holmium Laserle sonradan büyümüş olan adenom, kapsül halini almış hastanın kendi prostatından ayrılarak çıkarılır ve hastada hiç adenom dokusu yani sonradan büyüyüp de idrar yolunu sıkıştıran doku kalmaz.
İdrar yaparken zorlanma prostatın habercisi olabilir!

Erkeklerde görülme özellikle 45 yaşından sonra görülmeye başlayan prostat büyümesi, sadece irileşme olarak kalabilirken, bir kısmı ise kansere dönüşebiliyor.
İdrar akımının yavaşlaması ile kendini gösteren prostatlardaki büyüme, ayakta veya oturarak idrar yaparken hastanın ileriye doğru idrarını yapamama, idrarın kesik kesik gelmesi, damlalar halinde akması, idrarı tam boşaltamama hissi ile kendini gösteriyor.
idrarın hemen gelmemesi ve bir süre beklenilmesi, sık idrara çıkma, gece uykudan uyanıp idrarını yapma, idrarda kanama olması, idrarın tam yapılmaması sonucu ağrı ve idrar kaçırılması halinde vakit kaybetmeden hekime başvurulması gerekir.
Düşük hızda idrar prostat büyümesi habercisi

Erkeklerde görülme özellikle 45 yaşından sonra görülmeye başlayan prostat büyümesi, sadece irileşme olarak kalabilirken, bir kısmı ise kansere dönüşebiliyor.
İdrar akımının yavaşlaması ile kendini gösteren prostatlardaki büyüme, ayakta veya oturarak idrar yaparken hastanın ileriye doğru idrarını yapamama, idrarın kesik kesik gelmesi, damlalar halinde akması, idrarı tam boşaltamama hissi ile kendini gösteriyor.
idrarın hemen gelmemesi ve bir süre beklenilmesi, sık idrara çıkma, gece uykudan uyanıp idrarını yapma, idrarda kanama olması, idrarın tam yapılmaması sonucu ağrı ve idrar kaçırılması halinde vakit kaybetmeden hekime başvurulması gerekir.
İdrar akış hızı ne olmalı?
Normal maksimum idrar akış hızı saniyede 15 ml, ortalama akış hızı ise 10 ml olmalıdır. Normal idrar yapma süresi ise 30 saniye yani yarım dakikadır. İyi Huylu Prostat Büyümesinde prostat idrar yolunu tıkıyorsa bu değerlerde azalma gözükecek ve idrar yapma süresi uzayacaktır.
Prostat Kanseri Dereceleri ve Evreleri
Prostat kanserinin tedavisi, tümörün derecesi ve tümörün evresine göre planlanır.
Tümör Derecesi
Prostat biyopsisinde kanser saptanırsa, patolog tarafından kanserli doku değerlendirilir. En yaygın derecelendirme sistemi olan Gleason Skorlama Sistemi kullanılır. Sonuçlar, tümörün büyüme hızı ve normal dokudan farklılaşması hakkında fikir verir.
Düşük derece tümörün normal dokulardan aşırı farklılaşmadığı, yavaş büyüyeceği, yayılma riskinin az olduğu anlamına gelir. Yüksek derece risk ise tümörün normal dokulardan oldukça farklılaştığını, büyük ihtimalle hızlı büyüyeceğini ve vücudun diğer bölgelerine yayılabileceğini belirtir.
Prostat Kanserinin Evreleri
Prostat kanserinde evreleme, tümörün prostatta ve çevresinde ne kadar yayıldığına bağlı olarak yapılır. Bu evreleme yapılırken şunlar göz önüne alınır.
- Tümörün boyutu
- Tümörün prostatın içindeki dokularda ya da çevresindeki yayılımı
- Kanserin lenf nodlarına yayılıp yayılmadığı
- Vücudun diğer bölgelerine yayılım durumu (metastaz)
Evre 1
İlk evrede tümör sadece prostat içindedir. Tümör, rektal muayene ile hissedilemeyecek derecede küçüktür. Lenf nodlarına sıçrama veya vücudun diğer bölgelerine yayılımı yoktur. Derecesi düşüktür.
Evre 2
2. evrede tümör prostatın içine doğru ilerlemiştir ama çevresinde yayılmaz. Bu evrede tümör rektal muayene ya da görüntüleme yöntemleri (MR) tespit edilebilir. Lenf nodlarına sıçrama veya vücudun diğer bölgelerine yayılımı yoktur.
Evre 3
Üçüncü evrede tümör prostat kapsülünün ötesine ve seminal vezikül (sperm kesesi) gibi dokulara yayılmıştır. Lenf nodlarına sıçrama veya vücudun diğer bölgelerine yayılımı yoktur.
Evre 4
Dördüncü evrede kanser prostatın çevresindeki diğer dokulara yayılır. Bu evrede genellikle lenf nodlarına, kemiklere, karaciğere ya da akciğerlere yayılım olabilir (metastaz).
Prostat kanserinin derecesini saptamak, uygun tedavinin uygulanması ve hastalığın seyrini takip etmek açısından çok önemlidir.
Nedenleri
Prostat kanserinde en önemli risk faktörleri yaş ve aile öyküsüdür.
Yaş
Prostat kanserinin yaş ile görülme sıklığı artar. 70 yaş üzeri erkeklerin %50’sinde, 90 yaş üzerindekilerin de hemen hemen hepsinde mikroskobik düzeyde prostat kanseri tespit edilmektedir. Hastalığa 50 yaşından genç bireylerde sık rastlanmıyor.
Bu nedenle, erken teşhis için 50 yaşın üstündeki erkeklere prostat kanseri taraması öneriliyor.
Aile Öyküsü
Yapılan çalışmalar hastaların yaklaşık % 15’lik bir bölümünde diğer aile üyelerinin de prostat kanseri öyküsü olduğunu ortaya koymuştur. Prostat kanserinin oluşmasından sorumlu kimi gen grupları tanımlanmıştır.
Bunların yanı sıra, obezite ve sigara kullanımı da prostat kanseri için tanımlanan risk faktörleri arasındadır.
Belirtiler
Lokalize (prostata sınırlı) prostat kanseri sıklıkla hiçbir belirti vermeden gelişir. Prostat kanserinin belirtileri şunlardır:
- İdrar yaparken yanma
- Zorlanma ve idrarda kanama
- Semende kanama
- İleri evrede kemik metasazları, buna bağlı kemik ağrıları ve bazen kırıklar
Tarama testi yaptırmayan ya da tanı almış olmasına rağmen rutin kontrollerini aksatan bireylerde prostat kanserinin tedavisi gecikmiş olur. Bu durumlarda hastalık ilerlemeye başlar.
Tanı Yöntemleri
Günümüzde sağlıklı bir erkeğin prostat kanseri olacağını ortaya koyan bir erken tanı yöntemi yoktur.
Artan yaş ve genetik yatkınlık prostat kanserinde ortaya koyulmuş risk faktörleridir. Bu risk faktörlerinin ışığında hastalara erken tanı amaçlı testler yapılmaktadır.
Ailesinde prostat kanseri öyküsü olmayan erkeklerde prostat kanseri taraması 50 yaş ve sonrasında tavsiye edilirken, ailesinde prostat kanseri öyküsü olanlarda daha erken yaşlarda prostat kanseri için tarama tavsiye edilmektedir.
Tarama amaçlı olarak kullanılan yöntemler parmakla rektal muayene (prostata yönelik) ve kan testi ile PSA ölçümüdür.
Kanserin Tanısında PSA Testi ve Prostat Muayenesi
Kan örneğiyle bakılan PSA (prostat spesifik antijen) testi ile prostat kanseri erken teşhis edilebilir. Prostat kanserinin erken teşhisi, tedavi olanaklarının artması açısından önemlidir.
PSA, kanser dışında bengin prostat hiperplazisi – BPH (prostat büyümesi), prostatit (prostat iltihabı), cinsel ilişki, biyopsi, rektal prostat muayenesi, idrar yolu enfeksiyonu, idrar yolu girişimleri (sonda takmak) ve ameliyatları sonrasında yüksek çıkabilir.
Bu sebeple PSA’nın yüksekliği kanser olduğu anlamına gelmediği gibi düşüklüğü de kanseri ekarte etmek için yetersiz kalabilir. Bu sebeple prostat kanserinin taraması ve teşhisinde PSA testi, prostat muayenesi ile desteklenebilir. Bu tetkikler sonucu prostat kanserinden şüphelenilen hastalara prostat kanserinin teşhisi için bazı ilave tetkikler yapılabilir:
Multiparametrik MR
Prostat kanseri şüphesi olan hastalarda tanıyı destekleyebilecek bir görüntüleme yöntemidir. Kanserli olan hücre ve dokular hücre yoğunluğundaki artış ve kanlanma gibi kimi özellikleriyle sağlıklı olan dokulardan farklı bir görüntüye sahiptir. Bu sayede multiparametrik MR ile görüntülenmeleri mümkündür.
Bunun yanı sıra, Multiparametrik MR ile tümörün prostat kapsülünü aşıp aşmadığı ve olası lenf nodu sıçramaları tespit edilebilir. Ayrıca bu MR görüntüleri hastaya prostat biyopsisi yapılırken kılavuz olarak da kullanılabilir.
Prostat Biyopsisi
Mikroskop altında incelemek ve çeşitli testler yapmak amacıyla, vücudun herhangi bir kısmından doku ya da hücre parçası alınması işlemine biyopsi denir.
Prostat biyopsisinde de prostatın farklı bölgelerinden örnekler alınır. Standart prostat biyopsisinde, lokal anestezi altında rektuma yerleştirilen özel bir cihaz yardımıyla prostattan rastgele parçalar alınır. Daha sonra, patolojik incelemelerde bu dokular içinde kanserli hücre olup olmadığına bakılır.
Teknolojinin gelişmesiyle yeni biyopsi yöntemleri geliştirilmiş bu sayede tanı doğruluk oranları arttırılmıştır. Prostat biyopsisi prostat kanseri teşhisi koymada ve tümörün hızlı ve agresif seyredip seyretmediğini belirlemede kullanılır.
Standart Prostat Biyopsisi
Prostat biyopsisi makat yolu ile özel bir ultrason eşliğinde, otomatik biyopsi iğneleri ile yapılıyor. Bu şekilde yapılan biyopsi işlemleri genelde lokal anestezi eşliğinde yapılıyor ve herhangi bir yatış gerektirmiyor.
Bu işlem esnasında ultrason kılavuzluğu, biyopsinin istenilen bölgelerden alınmasını sağlıyor. PSA yüksekliğinin sebebi aydınlatılamazsa, PSA yükselmeye devam ederse veya prostat biyopsisi sonucu şüpheli olursa biyopsiyi tekrar etmek gerekebiliyor.
MR-Ultrason Füzyon Biyopsi
Bu yöntemde hastanın daha önce çekilen multiparametrik MR görüntüleri, prostat biyopsisi yapılan ultrason cihazına aktarılarak tümörün tam yeri belirlenebilmektedir.
Böylelikle klasik biyopsilerdeki gibi “rastgele” parça almak yerine “hedef gözeterek” direk şüpheli odaktan biyopsi yapılır. Tümörün ya da şüpheli odağın tam yeri bulunabildiğinden çok sayıda parça almak yerine bu yöntemle daha az örnek alınması yeterli olabilmektedir.
Füzyon biyopsi uygulaması iki yöntemle yapılabilir. Bunlardan birisi perineal bölgede ciltten girilerek yapılan transperineal yöntemdir. Bu yöntem genel veya lokal anestezi ile yapılabilir.
Diğer yöntem ise rektumdan girilerek yapılan transrektal yöntemdir. Bu yöntem de lokal anesteziyle yapılabilmektedir.
Tedavi Yöntemleri
Prostat kanseri tespit edildikten sonra tedavi, hastalığa bağlı faktörler (evresi, yaygınlığı) ve hastaya bağlı faktörler (genel durumu, yaşı, ek hastalıkları) göz önünde bulundurularak planlanır.
Prostat Kanserinin Ameliyat Dışında Tedavi Şekli Mümkün Müdür?
Prostat kanserinin tedavisi; ameliyat, radyoterapi, hormonoterapi şeklinde düzenlenebilmektedir. Hastanın içinde bulunduğu şartlar ve genel durumu göz önüne alınarak tedavi şekli belirlenir.
Prostat Kanseri Vakalarında Günümüzde Sık Kullanılan Tedavi Şekli Hangisidir?
Günümüzde prostat kanseri tarama testlerinin kullanımının artmasıyla erken evrede saptanabilmektedir. Çevreye yayılmamış erken evredeki (lokal) prostat kanserinde en sık kullanılan tedavi cerrahi tedavidir. Gereği halinde hormon terapisi veya radyoterapi ile kombine edilebilmektedir.
Aktif İzlem
Prostat kanseri Evre 1’de yavaş ilerler, bazen hiç belirti vermez ya da sağlık şikayetlerine yol açmaz. Doktorunuz bu evrede PSA değeri, rektal muayene ve ultrason gibi yöntemlerle kanserin ilerlemesini takip eder. Aynı zamanda tümörün yayılma riski (skorlama) değerlendirilir.
Aktif izlemde amaç yavaş ilerleyen ve düşük riskli olduğu tespit edilmiş hastaların gerektiğinde tedavi şansını kaybetmeyecek şekilde yakından takip edilmesidir. Bu sayede bir grup hastanın gereksiz tedavi alması önlenmiş olur.
Nanoknife
Nanoknife (nanonayf okunur) yöntemi, klinik olarak anlamsız tümör denilen küçük hacimli düşük riskli prostat kanserlerinin tedavisinde kullanılmaya başlanmıştır. Bazı karaciğer ve pankreas tümörlerinde de uygulanan bu yöntem, prostat kanserinin tedavisinde de güvenle uygulanmaktadır.
Nanoknife yönteminde 3-4 tane özel elektrot, ultrason yardımı ile prostatta bulunan tümörün çevresine yerleştirilir ve bu elektrotlara sırayla çok yüksek dozda (3000 volt-50 amper gibi); ancak kısa süreli elektrik akımı verilir. Bu bölgede elektromanyetik bir alan oluşur ve hücre duvarı geçirgenliği kalıcı olarak artar. Bu şekilde tümör hücreleri canlılıklarını kaybederler.
Bu yöntem dokularda ısı değişikliğine sebep olmadığı için sinirlere ve üretraya (mesaneden dışarıya açılan ve prostatın da içinden geçen tüp şeklindeki yapı) yakın tümörlere de uygulanabilir.
Bu yöntemle tedavi edilecek hastalar iyi seçilmelidir. Normalde aktif izlem yapılabilecek hasta grubuna kullanılabilecek bir tedavi yöntemidir.
Yapılan işlem sonrası prostatta sadece kanserli hücreler tahrip edildiğinden ilerleyen zamanda prostat dokusunun başka bir bölgesinden kanser gelişme riski vardır. şayet böyle bir durum gelişirse hastaya küratif (cerrahi, radyoterapi) tedavi planlanır. Yani bu yöntem, küratif tedavi gerekebilecek hastalarda bu tedavinin olabildiğince ertelenmesini sağlamaktadır. Bu şekilde küratif tedavilerden doğabilecek bazı yan etkilerin de ertelenmesi amaçlanır.
Prostat Kanserinde Cerrahi Tedavi – Radikal Prostatektomi
Yayılım göstermeyen prostat kanserinin tedavisinde, cerrahi olarak prostatın çıkarılmasıdır. Bu cerrahiye radikal prostatektomi ameliyatı denir. Radikal prostatektomi operasyonu geçiren düşük dereceli tümöre sahip hastaların 10 yıllık hastalığa özgü sağ kalım oranları %90’ın üzerindedir.
Prostat çıkarılırken idrar tutmaya yarayan yapılara zarar verilmemesi ve sinirlerin korunması önemlidir.
Robotik Cerrahi Ne Demektir?
Robotik cerrahi, laparoskopik (kapalı) ameliyatların “da Vinci” isimli robot yardımıyla 3 boyutlu görüntü altında yapılmasıdır. Laparoskopik yapılabilen birçok ameliyat (ürolojik, genel cerrahi, kadın hastalıkları vb.) bu yöntemle yapılabilmektedir.
Robotik Cerrahide Cerrahın Fonksiyonu Nedir?
Robotik cerrahi denilince ameliyatın robot tarafından yapıldığı şeklinde yanlış bir kanı vardır. Oysa ameliyatı gerçekleştiren kişi robot değil cerrahın kendisidir.
Robotik Cerrahi ile Prostat Kanseri Ameliyatının Komplikasyonları Nelerdir?
Prostat dokusunun bulunduğu anatomik yerleşim, ereksiyonu ve idrar tutmayı sağlayan yapılara çok yakındır. Bu sebeple prostat cerrahisinin en önemli komplikasyonları ameliyat sonrası ereksiyon kaybı ve idrar tutamama (inkontinans)’dır.
Robotik cerrahi ile prostat ameliyatındaki asıl amaç prostatın geride kanserli doku bırakmayacak şekilde çıkarılması, cinsel fonksiyonların devamını sağlayan sinirlerin korunması ve prostat çıkarılırken idrar tutmayı sağlayan yapılara zarar verilmemesi olarak sıralanabilir.
Mesane ile prostat arasında bulunan bir anatomik planın ortaya koyulması ile robotik prostat ameliyatlarında “Mesane Koruyucu Teknik” tanımlanmıştır. Bu teknikle yapılan ameliyat sonrası hastalarda idrar tutamama oranları çok azalmıştır.
Robotik Cerrahinin Açık Ameliyattan Farkı Nedir?
Geleneksel açık cerrahi yöntemde hastanın göbek altından yaklaşık 15 cm’lik bir kesi yapılır. Açık ameliyatın hem hasta hem de cerrahi ekip için birçok zorluğu bulunmaktadır.
Operasyondan sonra geç iyileşme süresi, uzun süre hastanede kalış, yara enfeksiyonu riski ve büyük bir yara izi bu cerrahinin hasta adına zorlukları olarak sayılabilir.
Cerrahi alanın darlığı sebebiyle el hareketlerinin yetersiz kalması ve iyi bir görüş alanının sağlanamaması sebebiyle ameliyat sürelerinin uzun olması ve komplikasyon oranlarının artması ise cerrahi ekip adına sayılabilecek zorluklardır.
Robotik cerrahi, Da Vinci adı verilen bir robotun hasta üzerine uygun şekilde yerleştirilmesi ve bu robotun kollarının, konsol cerrahı tarafından, konsol adı verilen kontrol ünitesinden yönlendirilmesi ile gerçekleştirilen bir ameliyat şeklidir. Genel prensipleri laparoskopik cerrahiye benzemektedir.
Robotik cerrahide kullanılan ameliyat kollarının ince yapısı, hareket kabiliyeti, titreşim engelleyici çalışma prensibi ve robotik sistemin gelişmiş görüntü sistemleri sayesinde prostat ameliyatı sırasında prostata yakın komşuluktaki yapılar daha rahat korunabilir olmuştur. Böylece ameliyat sırasında komplikasyon ihtimali aza inmekte, kan kaybı azalmakta ve ameliyat süresi kısalmaktadır.
Ameliyat sonrası ise ağrıda azalma, iyileşme süresinin kısalması, ilerleyen dönemde cinsel fonksiyonların kaybı ve sürekli idrar kaçırma gibi sosyal yaşantıyı büyük ölçüde etkileyen sağlık problemlerinin azalması gözlemlenmektedir.
Ameliyat hangi teknikle yapılırsa yapılsın, robotik cerrahi ile prostat kanseri ameliyatı sırasında da dikkat gerektiren aşamalar vardır.
Burada asıl amaç prostatın geride kanserli doku bırakmayacak şekilde çıkarılması, cinsel fonksiyonların devamını sağlayan sinirlerin korunması ve prostat çıkarılırken idrar tutmayı sağlayan yapılara zarar verilmemesi olarak sıralanabilir.
Radyoterapi
Radyoterapi (ışın tedavisi) kanser hastalığının radyasyon kullanılarak tedavi edilmesidir. Radyoterapinin amacı normal dokuya mümkün olduğunca az zarar vererek, kanserli hücreleri öldürmek veya bölünüp çoğalmalarını engellemektir.
Radyoterapi, cerrahi yöntemlere benzer şekilde lokal bir tedavi yöntemidir; etkisini de, yan etkisini de uygulandığı yerde göstermektedir. Lokalize prostat kanserinde radyoterapi, küratif bir tedavi yöntemi olarak kullanılmakla beraber, prostat komşu organlarına (lokal ileri) ve uzak organlara yayılmış (metastatik) hastalarda da palyatif (ağrı gibi şikayetlerin giderilmesine yönelik) ya da tümör yükü azaltma amaçlı tedavi olarak kullanılabilir.
Radyoterapinin Yan Etkileri Nelerdir?
Radyoterapinin yan etkileri genellikle ilk günlerde değil, ilerleyen günlerde, doz arttıkça başlar. Her zaman meydana gelmeyeceği gibi kişilere göre de değişiklik gösterebilir.
Genel yan etkilerden bazıları ciltte irritasyon (rahatsızlık) ve yorgunluk hissidir. Prostat kanserinde kullanılan radyasyon tedavisi, erektil disfonksiyona (sertleşme bozukluğu) ve inkontinansa (idrar tutamama) sebep olabilir. Bunun dışında da sık idrara çıkma hissi ve idrarda kanama görülebilecek bazı durumlardır.
Kemo-Hormono Terapi
Prostat kanserinin ilerlemiş safhalarında hastalık prostata sınırlı kalmayarak komşu dokulara ve uzak organlara yayılmış olarak tespit edilebilir. Hastalığın bu safhasında cerrahi yöntemler yetersiz kalacağından ilaç tedavileri tercih edilir.
Prostat dokusu erkeklik hormonu testosterona duyarlı bir organ olduğundan, hastalığın bu safhasında testosteron etkisini engelleyen ilaçlar (anti-androjen) kullanılır. Bu tedaviye hormonoterapi (hormon terapisi) denir.
Bu tedaviye yanıtsız olan veya direnç kazanan hastalara ise kemoterapi planlanır. Bu şekilde ileri evre prostat kanseri olan hastaların da yaşam sürelerinin uzatılabildiği bilimsel çalışmalarla ortaya koyulmuştur.
- Published in Prostat kanseri, Üroonkoloji